Formada pela Faculdade de Medicina da UNESP Botucatu em 1991, finalizou sua Residência em Dermatologia também na mesma i...
i
Redatora entusiasta de beleza e nutrição, autora de reportagens sobre alimentação, receitas saudáveis e cuidados pessoais.
i
Dra. Carolina Marçon é dermatologista, membro titular da Sociedade Brasileira de Dermatologia (SBD), especialista em Clí...
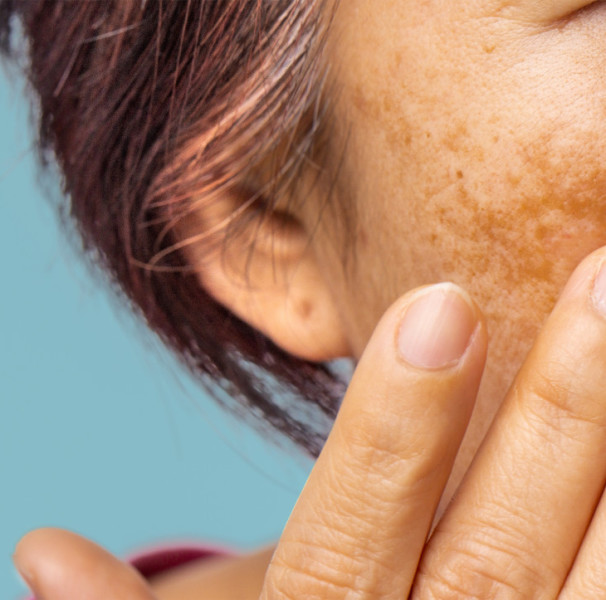
iO que é Melasma?
O melasma é o surgimento de manchas castanho-escuras ou marrom-acinzentadas na pele devido à produção excessiva de melanina. O melasma no rosto é mais frequente, mas também pode aparecer em áreas do corpo mais expostas ao Sol. A condição é mais comum em mulheres e pode estar relacionada ao uso de anticoncepcionais, gravidez e exposições solares. Para identificar se uma mancha é ou não melasma, procure um dermatologista.
Causas
Qual é a causa do melasma?
O melasma não tem uma causa definida. No entanto, são diversas razões que podem desencadear ou piorar o surgimento do melasma, como:
- A exposição ao Sol, pois a luz ultravioleta estimula os melanócitos (que produzem os pigmentos de cor da pele, a melanina)
- As mudanças hormonais causadas pela gravidez
- O uso de pílulas anticoncepcionais e outras medicações, como repositores hormonais
- Algumas doenças, entre elas as endocrinopatias, como os distúrbios da tireoide
- Produtos cosméticos para o tratamento da pele que acabam por irritá-la podem piorar os episódios de melasma
- Predisposição genética
Saiba mais: Pele na gravidez: como evitar melasma, mancha e estrias?
Tipos
Existem três tipos de melasma predominantes. São eles:
- Melasma epidérmico: quando há depósito aumentado de pigmento através da epiderme (camada mais superficial da pele)
- Melasma dérmico: caracterizado pelo depósito de melanina ao redor dos vasos superficiais e profundos
- Misto: quando se tem excesso de pigmento na epiderme em certas áreas e na derme em outras regiões
O que é melasma no rosto?
O melasma no rosto apresenta três tipos de padrão facial, ou seja, as regiões em que ele pode surgir, sendo elas: malar (maçãs do rosto), centrofacial (testa, bochechas, acima do lábio, nariz e queixo) e mandibular (aos redores da mandíbula).
Sinais
Os sintomas do melasma são o escurecimento de áreas da pele expostas ao Sol, majoritariamente no rosto. As cores variam de acordo com o tom de pele da pessoa e seu formato é irregular.
Quando causado pela gravidez, as alterações hormonais favorecem a liberação de melanina. Nessa condição, as manchas são chamadas de cloasma gravídico e a tendência é que elas vão desaparecendo aos poucos após o parto.
Saiba mais: Tratamento para melasma: veja 7 opções
Diagnóstico
O diagnóstico do melasma é feito pelo dermatologista através do reconhecimento de sua aparência típica de manchas na face. Uma luz negra (lâmpada de Wood) também pode ser utilizada para ajudar no diagnóstico. É mais comum que seja diagnosticado o tipo misto de melasma e, muito raramente, é necessária uma biópsia da pele para excluir outras causas para a hiperpigmentação no local.
Fatores de risco
São vários os fatores que aumentam o risco de a pessoa desenvolver melasma, entre eles:
- Ser mulher, pois elas representam aproximadamente 90% do total dos casos de melasma conhecidos
- Ter um tom de pele mais escuro, pois há mais melanócitos ativos para a produção de melanina (pigmentação da pele)
- Algum familiar direto já ter tido melasma
- Altas temperaturas, exposição ao Sol e período de verão
Na consulta médica
Com o aparecimento de manchas no rosto e no corpo, é importante procurar um dermatologista para verificar a origem delas. Estar preparado para a consulta pode facilitar o diagnóstico e otimizar o tempo. Desta forma, você já pode chegar ao consultório com algumas informações:
- Uma lista com todas as manchas e há quanto tempo elas apareceram
- Se já teve outros episódios de melasma, informar quando foi a primeira vez e a data dos últimos tratamentos
- Histórico médico, incluindo outras condições que tenha e medicamentos ou suplementos que tome com regularidade
O médico provavelmente fará uma série de perguntas, tais como:
- Com qual frequência você se expõe ao Sol e por quanto tempo?
- Costuma usar protetor solar? Qual FPS? Qual a quantidade de protetor aplicado? Lembra de reaplicá-lo ao longo do dia?
- Já teve outros episódios de melasma anteriormente? Como foi tratado?
- Algum parente próximo (pais e/ou irmãos) já teve melasma?
- Já fez ou faz tratamentos com hormônios?
- Usa pílula anticoncepcional?
- Está grávida ou com suspeita de gravidez?
É importante levar suas dúvidas para a consulta por escrito, começando pela mais importante, pois isso garante que você conseguirá respostas para todas as perguntas relevantes antes de a consulta acabar. Caso tenha uma dúvida nova durante o atendimento ou tratamento, não hesite em perguntar ao profissional
Buscando ajuda médica
Caso apareçam manchas na região do rosto ou pescoço a pessoa deve procurar imediatamente um dermatologista para verificar o que está acontecendo. Mesmo que seja um caso recorrente de melasma, é importante verificar com o especialista o tipo e o tratamento adequados para este momento. Vale ressaltar que o melasma não é cancerígeno, mas manchas na pele podem ter diversos significados.
Tratamento
Como tratar melasma?
Os tratamentos para melasma costumam variar. Confira quais são as opções que auxiliam a tratar a condição e saiba como tirar melasma do rosto:
Protetor solar
O uso de filtros solares ajuda a estabilizar os benefícios do tratamento e é essencial para se proteger contra a exposição ao Sol. O produto deve ser aplicado em quantidade generosa e, de preferência, com fator de proteção (FPS) mínimo de 30 e que ofereça proteção contra os raios ultravioleta A (UVA) e ultravioleta B (UVB).
Cremes clareadores
Para ajudar na remoção das manchas podem ser utilizados cremes clareadores de uso contínuo à base de: hidroquinona, ácido glicólico, ácido retinóico, arbutin, cisteamine e ácido azelaico, entre outras substâncias. Vale ressaltar que o método não funciona em todos os pacientes e alguns resultados podem demorar até dois meses para aparecer.
Terapia transepidérmica
Essa técnica, associada à radiofrequência e ao ultrassom, auxilia na penetração de ativos e permite que produtos como ácidos, clareadores e antioxidantes alcancem a camada mais profunda da pele, levando ao clareamento da mancha.
Laser fracionado não ablativo
Indicado para a remoção de manchas, inclusive melasma, produz milhares de pequenas ilhas de tratamento no rosto do paciente. A grande vantagem é que esse efeito "fracionado" permite que a pele se recupere muito mais rapidamente do que se toda área tivesse sido tratada de uma só vez, como acontece nos tratamentos a laser mais comuns e nos peelings químicos e físicos.
Laser fracionado ablativo
Esse tratamento é um pouco mais agressivo e utiliza os lasers de CO2 ou Erbium, que possuem grande afinidade pela água e que são capazes de eliminar ilhotas de pele. No caso do melasma, é usado em doses muito baixas para fazer miniperfurações na pele e permitir a entrada de medicamentos clareadores.
Laser Q-Switched
Inicialmente desenvolvido para remoção de tatuagem, a diferença para os demais é que esse tipo de laser emite raios muito rápidos, o que possibilita lesar apenas as células sem danificar o tecido adjacente.
Saiba mais: Melasma tem cura? Veja novos tratamentos
Medicamentos
O que é bom para tirar melasma?
Alguns cremes clareadores específicos, como:
- Hidroquinona
- Citrolumine
- Ácido Kójico
- Alfa-arbutin
O uso sistemático de protetores solares, muitas vezes associado à fotoprotetores orais ou antioxidantes, como:
- Pycnogenol
- Polipodium Leucotoma
- Óleo de Borragem
- Polifenóis
- Glutationa
Somente um médico pode dizer qual o medicamento mais indicado para o seu caso, bem como a dosagem correta e a duração do tratamento. Siga sempre à risca as orientações do seu médico e NUNCA se automedique.
Tem cura?
Não há cura para o melasma. No entanto, mesmo depois de clareado, é necessário continuar com um tratamento de manutenção recomendado pelo dermatologista, pois as manchas podem voltar à pele depois de algum tempo.
Prevenção
A principal prevenção é evitar a exposição ao Sol e sempre usar protetor solar no rosto e nas demais áreas expostas. Além disso, antioxidantes tópicos, como a vitamina C, atuam como potencializadores do filtro solar.
Se você já apresentou os sintomas ou tem tendência a desenvolver melasma, pode conversar com os médicos para, se possível, evitar pílulas anticoncepcionais e reposição de hormônios.
Saiba mais: 23 semanas de gravidez: como prevenir o melasma na gravidez?
Convivendo (Prognóstico)
Apesar de o melasma poder ser uma doença crônica com períodos que aparece e outros que desaparece, o prognóstico para a maior parte dos casos é bom. Como ele se desenvolve devagar, o clareamento também tende a ser lento, baseando-se sempre na estabilização dos benefícios já alcançados.
Na grande maioria dos casos sem sucesso no tratamento, a razão foi porque o paciente continuou se expondo ao Sol sem os devidos cuidados ou de forma excessiva. Tratando de forma correta e tomando todos os cuidados diariamente, é possível que os episódios de melasma não voltem a se repetir, apesar de a doença ainda não ter cura.
Complicações possíveis
Quando tratado corretamente com o dermatologista, o melasma não apresenta complicações referentes à doença, apesar de ele poder demorar um pouco para começar a clarear e pode ser uma doença recorrente (crônica).
Referências
Sociedade Brasileira de Dermatologia
Valéria Campos, dermatologista pela Sociedade Brasileira de Dermatologia - CRM 73176/SP
Academia Americana de Dermatologia
Carolina Marçon, dermatologista e membro da Sociedade Brasileira de Dermatologia e da Academia Americana de Dermatologia – CRM: 113379