Canais especiais
Últimas matérias

Saúde
Médico revela quantidade ideal de banhos por semana para quem tem mais 60 anos e faz um alerta
Publicidade
Assuntos em alta
Saúde geral
Exames
Doenças populares
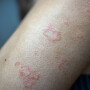
Furúnculo
O furúnculo é a inflamação de folículos capilares, geralmente do tamanho de uma ervilha, que atinge regiões como virilha e axila.
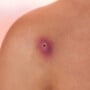
Pústulas
As pústulas são pequenas "bolhinhas" com pus que podem aparecer na pele. Conheça as causas de pústulas e quando buscar ajuda médica.

Calcanhar de maracujá
O calcanhar de maracujá é uma doença provocada por larvas. Confira fotos e sintomas da doença.
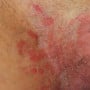
Candidíase cutânea
A candidíase pode afetar diferentes áreas da pele, provocando sintomas como coceira e edema. Confira como tratar a candidíase cutânea

Amigdalite
A amigdalite é a inflamação das amígdalas. Veja soluções caseiras para aliviar a dor de garganta, tratamentos e sintomas da amigdalite
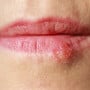
Herpes labial
A herpes labial é uma infecção nos lábios, na boca ou na gengiva que causa bolhas. Veja sintomas, se tem cura e remédios e pomadas para herpes labial.
Tratamentos populares
Oxandrolona
Oxandrolona é comumente usado para o ganho de massa muscular, porém não é indicado para essa finalidade. Conheça os efeitos colaterais e riscos

injeção anticoncepcional
Injeção anticoncepcional é um método contraceptivo aplicado mensal ou trimestralmente para evitar a gravidez. Veja como tomar, tipos, prós e contras.

Mindfulness
As técnicas de meditação mindfulness ajudam na concentração e produtividade. Veja como praticar mindfulness

Barras de Access
Método promete tratar questões emocionais a partir de toques na cabeça. Entenda quais são os pontos das barras de access e se realmente funciona.

Carvão ativado
O carvão ativado não é o mesmo utilizado para churrasco. Entenda quais são os benefícios, como usar e onde comprar o carvão ativado

Chiclete de nicotina
Chicletes de nicotina são uma das formas de repor essa substância e parar de fumar. Veja como usar os chicletes de nicotina para parar de fumar.

Microfisioterapia
A microfisioterapia é uma técnica de terapia manual que visa tratar a causa da doença e não apenas seu sintoma. Veja como funciona e para que serve a microfisioterapia.

GH
Veja os benefícios e para que serve o GH e como fazer o tratamento com o hormônio de crescimento (GH) injetável
Medicamentos populares
Diprospan: para que serve e como usar
Laboratório: Mantecorp
DIPROSPAN® está indicado para o tratamento de doenças agudas e...

Fosfato sódico de prednisolona: para que serve e como tomar?
Medicamento Genérico.
Laboratório: Cimed
O fosfato sódico de prednisolona é indicado como agente...

Rivotril: para que serve e como usar
Laboratório: Roche
Distúrbio epiléptico Rivotril® é indicado para tratar crises...

Beta Trinta: para que serve e como usar
Laboratório: EMS
BetaTrinta é indicado para o tratamento de doenças agudas e crônicas...

Ciprofloxacino: para que serve, composição e como tomar?
Medicamento Genérico.
Laboratório: Novartis
As indicações do cloridrato de ciprofloxacino são as seguintes:...

Orlistate: para que serve e como usar?
Medicamento Genérico.
Laboratório: Nova Química
O orlistate é indicado para o tratamento de pacientes com sobrepeso...

Dexametasona (comprimido): para que serve e como usar
Medicamento Genérico.
Laboratório: Teuto
Este medicamento é destinado ao tratamento de condições nas quais os...

Reconter: para que serve e como tomar?
Laboratório: Libbs
Reconter® é indicado para: - Tratamento e prevenção da recaída ou...
Publicidade
Publicidade
Matérias mais populares
Respostas de especialistas mais lidas

1 Pessoa perguntou
Como tratar colesterol quando se tem hipotireoidismo e mais de 35 anos?
[ Continuar lendo ]
Dr. Bruno Valdigem
Cardiologia
CRM 118535/SP
1 Pessoa perguntou
Colesterol total e triglicérides elevados podem ser resolvidos com dieta e exercícios na adolescência?
[ Continuar lendo ]
Dr. Bruno Valdigem
Cardiologia
CRM 118535/SP

Dr. Bruno Valdigem
Cardiologia
CRM 118535/SP
1 Pessoa perguntou
Colesterol alto pode ser revertido só com dieta e exercícios ou eu preciso tomar medicamentos?
[ Continuar lendo ]
Dr. Bruno Valdigem
Cardiologia
CRM 118535/SP
1 Pessoa perguntou
Colesterol alto pode causar aumento nas taxas de ácido úrico?
[ Continuar lendo ]
Dr. Bruno Valdigem
Cardiologia
CRM 118535/SP


1 Pessoa perguntou
Uma vez com colesterol alto, é possível remover as gorduras já aderidas aos vasos sanguíneos?
[ Continuar lendo ]
Dr. Roberto Navarro
Nutrologia
CRM 78392/SP
Nossos especialistas mais consultados