Consultor Médico em Ginecologia e Biologia Molecular do Grupo Fleury medicina e saúde. Possui doutorado em ginecolo...
i
Redatora especialista em bem-estar, família, beleza, diversidade e cuidados com a saúde do corpo.
O que é HPV?
O HPV é um vírus que infecta a pele e as mucosas, podendo causar verrugas ou lesões em diferentes partes do corpo, como boca, ânus, garganta, pés e mãos.
O nome é uma sigla inglesa para Papiloma vírus humano, e as lesões provocadas pela doença também podem ser percursoras de câncer - entre eles, o câncer de colo de útero, garganta e ânus.
Causas
Transmissão do HPV
O HPV é um vírus contagioso e transmitido, na maioria das vezes, pelo contato direto entre a pele. Entre os meios de transmissão mais conhecidos, está o ato sexual.
Porém, diferente de outras ISTs, não é preciso haver troca de fluídos para que a transmissão ocorra: só o contato entre os órgão sexuais já ocasiona a transmissão do vírus.
No primeiro contato sexual, 1 em cada 10 meninas entram em contato com o vírus. Em geral, dados médicos mostram que cerca de 85% da população já entrou em contato com o vírus em algum momento da vida, mesmo que não tenha desenvolvido lesão.
Formas mais raras de contaminação
Outras formas de transmissão, apesar de raras, ocorrem pelo contato com verrugas de pele, compartilhamento de roupas íntimas ou toalhas e, por fim, a transmissão vertical - ou seja, da mãe para o feto, que pode ocorrer durante o parto.
O vírus pode ser transmitido mesmo quando a pessoa não percebe ter os sintomas.
Tipos
Existem mais de 200 tipos de HPV. Até hoje, 150 deles já foram identificados e sequenciados geneticamente. Entre esses tipos, 14 apenas podem causar lesões precursoras de câncer,
Cerca de 70% dessas lesões são causadas pelos HPVs tipo 16 e 18, enquanto o HPV 31, 33, 45 e outros tipos menos comuns são encontradas nos casos restantes. Já os HPVs tipo 6 e 11 são conhecidos por provocarem, principalmente, verrugas genitais na vagina.
Saiba mais: HPV oral é mais comum em homens do que em mulheres
Sintomas
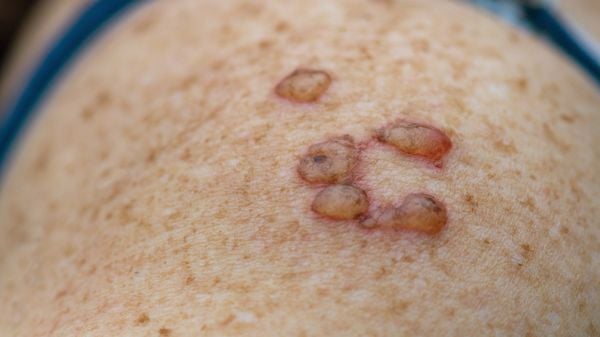
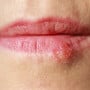
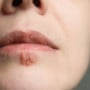
O principal sinal de infecção pelo HPV é o surgimento de verrugas ou lesões na pele, normalmente como uma pequena mancha branca ou acastanhada. Também pode surgir coceira e irritação no local.
Muitas vezes, no entanto, a lesão pode não ser visível a olho nu, aparecendo apenas em exames médicos.
Saiba mais: Sintomas que podem sinalizar uma DST
Normalmente, as lesões do HPV aparecem na região genital, mas podem ocorrer em outras partes do corpo. No organismo feminino, as lesões costumam se desenvolver na vulva, vagina e colo do útero.
HPV no homem
Na genitália masculina, o pênis é o local mais comum para aparecimento do HPV. Em todos os gêneros, o ânus, garganta, boca, pés e mãos são locais em que o vírus pode se manifestar.
Porém, mais de 90% das pessoas conseguem eliminar a infecção do organismo naturalmente, sem manifestações clínicas.
Diagnóstico
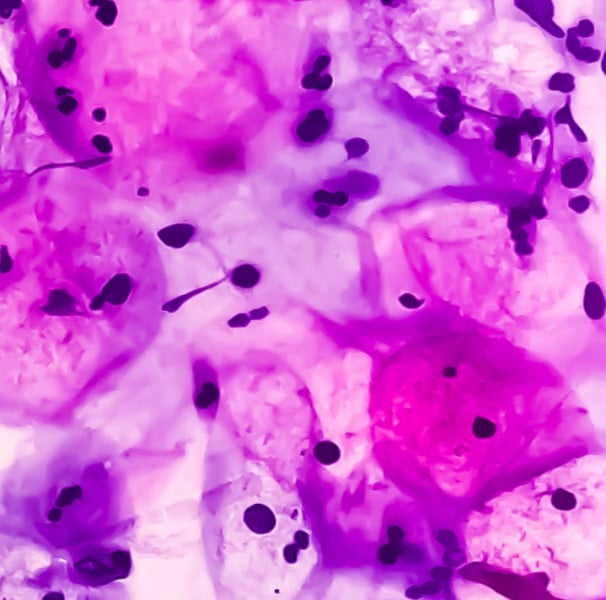
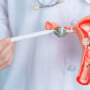
Exames de rotina: normalmente, a descoberta do HPV acontece durante um exame de rotina, como o papanicolau, colposcopia, vulvoscopia, peniscopia ou anuscopia.
Biópsia: quando a lesão é encontrada, é feita uma biópsia em que a parte afetada é retirada para análise do tecido e DNA do vírus causador da lesão.
Exames como o teste genético PCR e o teste de captura híbrida podem trazer informações como o tipo, a carga viral ou, até mesmo, marcar se esse HPV é ou não oncogênico - se pode evoluir para um câncer.
Teste do HPV: existem testes genéticos capazes de detectar a presença do vírus HPV no organismo, o chamado teste do HPV. Normalmente, ele é indicado para mulheres acima dos 30 anos - época em que a maioria já teve a chance de eliminar o vírus que pode ter adquirido no começo da vida sexual.
Fatores de risco
Todas as pessoas com vida sexual ativa estão em risco de entrar em contato com algum dos tipos de HPV. No entanto, alguns fatores de risco aumentam a chance de esse contato ocorrer:
- Sexo sem proteção
- Vida sexual precoce
- Múltiplos parceiros
- Não fazer exames de rotina
- Imunodepressão, ou seja, a queda do sistema imunológico
- Presença de outras infecções sexualmente transmissíveis (ISTs)
Além disso, os fatores de risco para câncer associado ao HPV são alterações da resposta imunológica no organismo, como:
- Múltiplas gestações
- Uso de contraceptivos orais de alta dose por tempo prolongado
- Tabagismo
- Infecção pelo HIV
- Tratamento com quimioterapia, radioterapia ou imunossupressores
- Presença de outras infecções sexualmente transmitidas, como herpes simples e clamídia
Tratamento
Existem diversas opções de tratamento para os sintomas do HPV, que são usadas conforme o tipo de manifestação da infecção (lesão ou verruga) e também o seu grau e localização.
Cremes
Lesões pequenas, em menor quantidade ou externas, podem ser tratadas com cremes e ácidos. Um dos mais usados é o ácido tricloroacético.
Além disso, cremes que melhoram a imunidade local (imunoterápicos) também são opções, mas costumam ser usados por um período mais prolongado.
Saiba mais: HPV no homem: tratamento evita surgimento de câncer de pênis
Retirada da lesão
A retirada da lesão pode ser feita de diversas formas. Uma das técnicas mais utilizadas é a cauterização a laser, em que o feixe de luz é direcionado na lesão, queimando-a.
Além disso, ela também pode ser feita com gelo seco (crioterapia), ácidos (cauterização comum) ou usando radiofrequência.
E se o HPV não se manifestar?
O tratamento do HPV é feito contra os sintomas, não há uma terapia que elimine o vírus - esse trabalho precisa ser feito pelo sistema imunológico sozinho.
Portanto, se o exame do HPV detecta a presença do vírus, mas não há manifestações dele pelo corpo, nem mesmo subclínicas, o médico pode apenas pedir o acompanhamento mais de perto, com exames de rotina feitos com maior frequência.
Tem cura?
Cerca de 90% dos pacientes com HPV conseguem a cura completa da lesão e apenas 10% das pessoas mantêm o vírus sem recidivas.
O mais importante é diagnosticar as lesões do HPV cedo, e isso só é possível quando se tem acompanhamento de rotina com seu médico, seja ginecologista ou urologista.
Prevenção
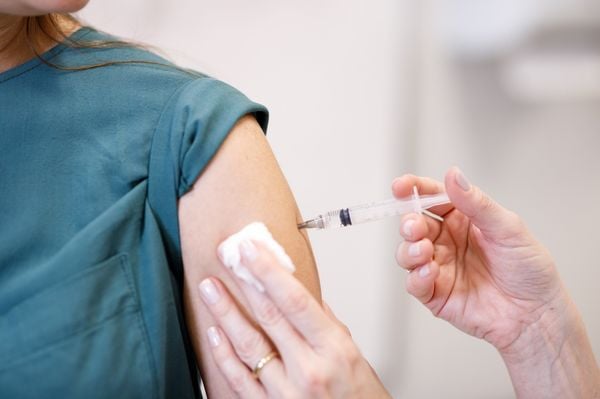
Vacina do HPV
De acordo com a literatura científica, as vacinas contra o HPV previnem aproximadamente 70% dos casos de câncer de colo do útero - aqueles causados pelos HPV 16 e 18.
A vacina contra o HPV é mais uma estratégia possível para o enfrentamento do problema e um momento importante para avaliar se há existência de IST. Ela funciona estimulando a produção de anticorpos específicos para cada tipo de HPV.
A proteção contra a infecção vai depender da quantidade de anticorpos produzidos pelo indivíduo vacinado, a presença destes anticorpos no local da infecção e a sua persistência durante um longo período de tempo.
Saiba mais: Saiba tudo sobre a vacina contra HPV
Uso da camisinha
A medida preventiva mais preconizada para o HPV é o uso de camisinha. A maior parte das transmissões desse vírus são sexuais e, ao impedir o contato da pele entre os parceiros, a camisinha é uma das melhores formas de prevenir o problema.
Referências
Infectologista Lessandra Michelim (CRM-RS: 23.494), Assessora da Vigilância Epidemiológica do Rio Grande do Sul e Presidente da Sociedade Riograndense de Infectologia
Ginecologista Márcia Fuzaro Terra Cardeal (CRM-SP: 55.963), membro da Sociedade de Obstetrícia Ginecologia do Estado São Paulo (SOGESP), professora da Faculdade de Medicina do ABC e doutura em ginecologia pela Santa Casa de São Paulo
Ministério da Saúde
Clínica Mayo